Prosjekterfaring: Prehabilitering for kolorektalkreft
Prosjektbeskrivelse
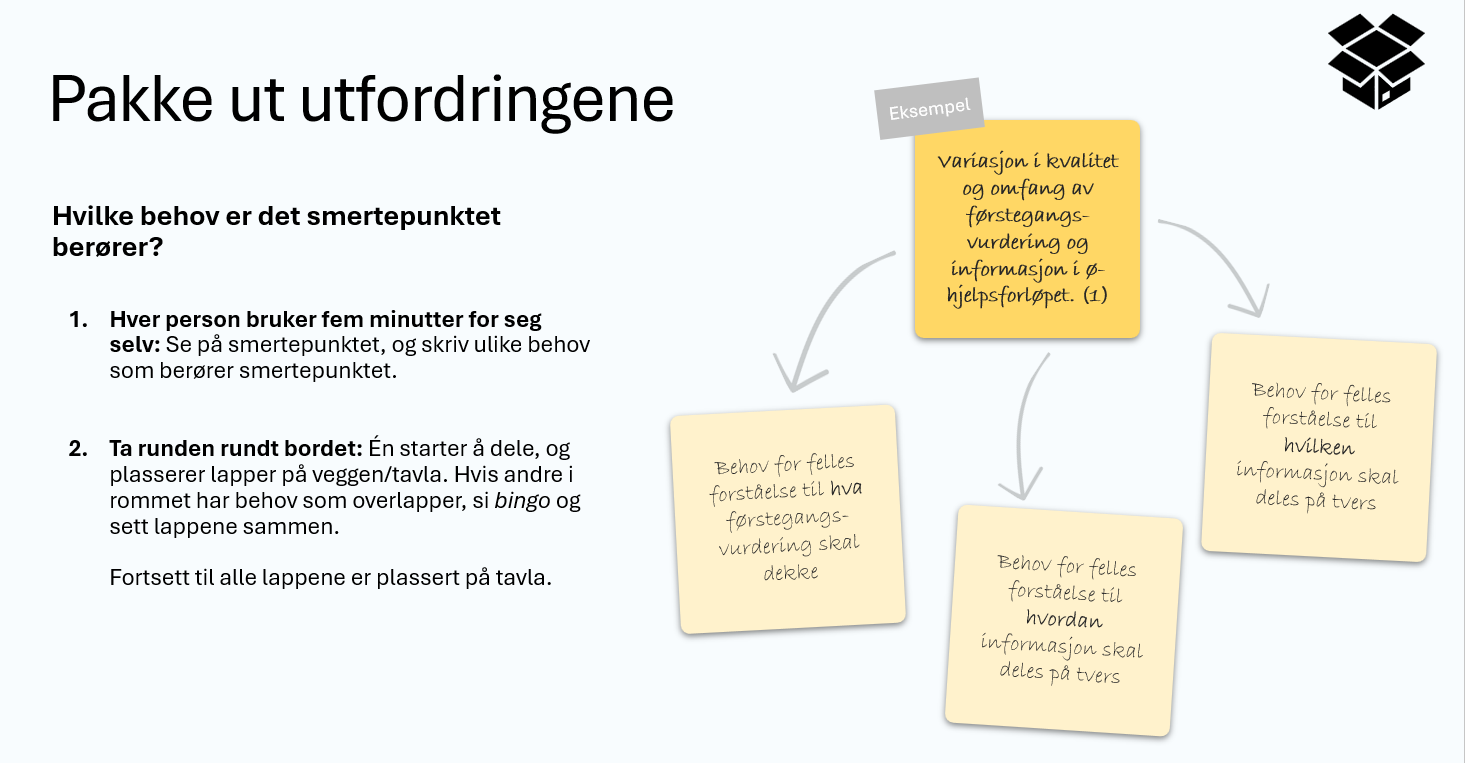
Hva var utfordringen vi skulle løse og for hvilken pasientgruppe?
Gastrokirurgiske sengeposter i Helse Stavanger HF har svært høyt pasientbelegg hvor en stor andel er kreftpasienter. Årlig opereres ca 230 pasienter for kolorektal kreft på Stavanger Universitetssjukehus (SUS).
Tabell under viser tall fra SUS for 2024:
Antall pasienter | 235 |
|
|
Reoperasjoner | 22 | Gjennomsnittlig liggedøgn | 7,7 døgn |
Komplikasjoner knyttet til operasjon | 30 | Sum intensivdøgn | 11.9 døgn |
Flere kreftpasienter er skrøpelige eldre med nedsatt allmenntilstand, redusert ernæringsstatus og har dårlig fysisk kapasitet før behandlingsoppstart. Frekvens og alvorlighetsgrad av komplikasjoner, antall sykehusdøgn samt dødelighet har vist seg å ha sammenheng med pasientens preoperative status (Eikås & Nesse, 2022). Per i dag får pasienten en samtale med kirurg og forløpskoordinator etter bekreftet diagnose, før de sendes hjem i påvente av kirurgi eller annen behandling. Forløpstiden i pakkeforløp for kolorektal kreft er 35 kalenderdager fra mottatt henvisning til kirurgisk behandling. Denne «ventetiden» er et mulighetsrom hvor pasientene selv kan bidra til å optimalisere egen helsetilstand gjennom prehabilitering. Prehabilitering er standardiserte optimaliseringstiltak som igangsettes før kirurgi. Tiltaket omfatter trening, kostholdsveiledning, mestringsstrategier og røykeslutt, som tilpasses individuelt.
Hva var målene for prosjektet?
Mål: Implementere prehabilitering til pasienter med kolorektal kreft for å optimalisere pasientens helsetilstand før kirurgi.
Prosjektmål:
- øke pasienter og pårørendes helsekompetanse og medvirkning
- forberede pasienten bedre og optimalisere pasientens totale helsetilstand før kirurgi
- redusere komplikasjoner og reoperasjoner med 30 %
- redusere intensiv- og liggedøgn på sykehuset med 2 døgn
- redusere antall reinnleggelser med 20 %
Verdi for pasienter:
Prehabilitering vil gi pasienten økt grad av involvering og medvirkning i eget behandlingsforløp. Bedre helsekompetanse og et mer helhetlig behandlingstilbud gir økt trygghet, tilfredshet, livskvalitet og en økt opplevelse av kontinuitet i behandlingsforløpet. Dette er i tråd med Nasjonal kreftstrategi 2018-22. Prehabilitering gir bedre forutsetninger for raskere rekonvalesens etter kirurgi grunnet færre komplikasjoner og færre liggedøgn.
Verdi for helsetjenesten:
Helsetjenesten er allerede presset og overbelastet. Det forventes en fremtidig økning i antall pasienter med kolorektal kreft som følge av livsstil og en eldre befolkning. Det vil derfor være hensiktsmessig med tiltak som reduserer komplikasjoner, liggetid og reinnleggelser. Prehabilitering har vist seg å være en nyttig intervensjon i denne sammenheng, og vil bidra til en mer bærekraftig helsetjeneste da den totale sykehuskostnaden per pasient reduseres. Økt helsekompetanse hos pasient og pårørende vil også komme helsetjenesten til gode, ved at de er bedre forberedt og i større grad kan ta ansvar for egen helse.
Hvilke organisasjoner deltok i prosjektet og hvilke roller hadde de?
Prosjektet er forankret i Klinikk for kirurgi, nevrologi og rehabilitering, Helse Stavanger. Gastrokirugisk avdeling og avdeling for fysikalsk medisin og rehabilitering deltok i prosjektet.
Gastrokirurgisk avdeling hadde prosjektleder, kreftsykepleier, fagutviklingssykepleier, stomisykepleier og forskningssykepleier i prosjektet. Avdeling for fysikalsk medisin og rehabilitering hadde fysioterapeuter, klinisk ernæringsfysiologer og helsepedagog fra Lærings og mestringssenteret (LMS).
I hvilket tidsrom varte prosjektet?
Planleggingsperiode januar 2025 – juni 2025. Pilot 1 og 2 fra juni 2025 til januar. Prosjektperiode til desember 2026 og deretter i drift fra januar 2027.
Kontaktperson(er):
Prosjektleder: Børge Løge, avdelingssjef for gastrokirurgisk avdeling.
Prosjektkoordinatorer: Wibecke Bolstad (kreftsykepleier, gastrokirurgisk sengepost) og Ellen Synnøve Strandberg (fagutviklingssykepleier i klinikk for kirurgi, nevrologi og rehabilitering)
Gjennomføring
Hva gjorde vi for å nå målet?
Før oppstart:
Fra januar 2025 begynte kreftsykepleier, fagutviklingssykepleier, klinisk ernæringsfysiolog og fysioterapeut å planlegge prehabiliteringsforløpet, og etablerte “PREHAB - gruppen” som møttes ukentlig. Kreftsykepleier startet i en 100 %stilling som prehabiliteringskoordinator, klinisk ernæringsfysiolog og fysioterapeut hadde 80 % fordelt på 2 ansatte. Planen var å etablere fire arbeidsgrupper etter AHUS sin struktur, men det var utfordrende å få samlet profesjonene i en presset hverdag. Derfor ble det opprettet en prosjektgruppe som bestod av; prosjektkoordinator, kreftsykepleier, klinisk ernæringsfysiolog og fysioterapeut, stomisykepleier og fagutviklingssykepleier. Når det var behov for planlegging, oppklaring og avklaring fra andre profesjoner, ble disse innkalt til “PREHAB-gruppen” sine faste møter. Det ble særlig fokus på å utvikle hvordan prehabiliteringsforløpet skulle se ut på SUS, samt utarbeidelse av “Pasientens bok”.
Pilot 1:
I slutten av mai 2025 ble prehabilitering pilotert hvor pasienter ble inkludert i 2 uker. Da ble prehabiliteringsforløpet testet, pasientene fikk utdelt pasientens bok og ERAS brosjyre. Det ble totalt inkludert 5 pasienter. Læringspunkter og forbedring ble evaluert og tatt videre til pilot 2. Prehabiliteringsprosjektet hadde da fått innvilget prosjektstøtte fra InnoMed, og vi hadde ett par møter før sommerferien.
Pilot 2
I samarbeid med InnoMed hadde vi flere møter i august før oppstart på pilot 2 som var satt til første uken i september. Vi hadde Teamsmøter og en workshop med fysisk oppmøte. Her ble alle som prehabiliteringen hadde betydning for invitert.
SUS Børge Løge, Prosjektleder for pilot
Ellen Synnøve Strandberg, Fagutviklingssykepleier
Wibecke Bolstad, Prehab-koordinator / kreftsykepleier
Nina Fylling Lundal, Kreftkoordinator
Berthine Tangeland & Iselin Kissel, Fysioterapeut
Tonje Hustoft Møllerop & Kristin Garpestad Kommedal, KEF
Karina Sofie Martinsen, Stomisykepleier
Hege Herikstad, Klinisk fagsykepleier Gastro
|
Tommy Stråbø Brakstad & Nita Helen Lauvland Vatle, Avdelingssykepleier Gastro
Åshild Torgersen, Gastrosykepleier poliklinikken
Ramesh Batol Khajavi-Larsen, Forskningssykepleier
Lene Thomsen & Cecilia Heymling, Sekretær gastrokirurgisk poliklinikk
Kjartan Stormark & Jan Hallvard Træland, Gastrokirurg
Kristina Sundt Eriksen, Forsker
|
Ingrid Edland Næsse Ruth Magrethe Westre Elisabet Søvik Kjølvik
|
InnoMed Lavrans Løvlie |
InnoMed hadde laget en skisse over prehabiliteringsforløpet for pasient og de involverte parter som var printet ut i stort format og hengt på veggen. Dette ble utgangspunkt for workshopen med hvem gjør hva, når. I tillegg jobbet de ulike profesjonene i et felles Excel ark hvor det ble synlig hvem som hadde ulike oppgaver og ansvar. Dette var en svært nyttig workshop.
I forhold til forskning og evaluering ble forskningssykepleier involvert i prosjektet. Det ble tatt ut nullmålinger på antall pasienter som opereres for kolorektal kreft årlig, antall re-operasjoner, komplikasjoner og liggedøgn på sykehus og intensiv. I tillegg ble det laget en prosjektplan for å innhente erfaringer med de involverte i prosjektet. Fokusgruppe intervju ble benyttet for å innhente datamateriale fra pilot 1, og det vil videre gjennomføres nye fokusgruppeintervju etter oppstart av pilot 2. Det er også laget prosjektplan for å innhente data fra pasienter som har deltatt i prehabilitering med fokus på helsekompetanse, informasjon og tilfredshet.
Brukermedvirker ble tatt med i fra starten, og har deltatt aktivt med innspill på informasjonsmaterialet og innhold til lærings- og mestringskursene. I tillegg var likeperson fra pasientforeningen NORILCO med på LMS kursene.
Det har hatt stor betydning å ha et tett samarbeid med LMS i utarbeidelse og gjennomføring av kursene. Det ble tidlig opprettet en Teamskanal som har vært viktig ift kommunikasjonen.
I løpet av prosjektplanleggingen ble ERAS bok revidert og tatt aktivt i bruk, og nå implementert på sengeposten til alle gastrokirurgiske pasienter. Se vedlagt dokument nederst på siden. Kommunikasjonsavdelingen har bidratt i utarbeidelse av “pasientens bok”, både digitalt og papirutgave.
- Pasientens bok (se vedlegg nederst på siden)
Informasjon og råd til deg som skal gjennom behandling for tarmkreft - Helse Stavanger HF (se vedlegg nederst på siden)
Prehabiliteringskoordinator/ kreftsykepleier byttet etter hvert stillingsforhold fra gastrokirurgisk sengepost til gastrokirurgisk poliklinikken. Det ble en naturlig endring ettersom det er på poliklinikken pasientene blir inkludert i prehabilitering og det er der samtalene skjer. I tillegg er det et mål å implementere prehabilitering som en del av arbeidsoppgavene på gastrokirurgisk poliklinikk med opplæring av flere sykepleiere, for å unngå sårbarhet ved fravær.
I planlggingen av prehabiliteringsforløpet ble de polikliniske samtalene flyttet til en annen dag, rett etter MDT møtet, slik at individuelle samtaler med KEF og Fysio ble gjennomføres tidligst mulig etter diagnose. Dette medførte at pasientene kom tidligst mulig i gang intervensjonene som inngår i prehabiliteringsforløpet.
Timeplan for prehabilitering etter gitt diagnose:
Det er etablert et samarbeid med Friskliv Jæren for å gi pasienter som bor i distriktet et treningstilbud i nærmiljøet. Planen er å etablere samarbeide med alle kommunene i helsefellesskapet som er tilknyttet Stavanger Universitetssykehus.
InnoMeds bidrag
Hvilke aktiviteter har InnoMed bistått med?
InnoMed har bidratt med å veilede det tverrfaglige prehabiliteringsteamet. De har bidratt med å strukturere arbeidet og har vært en viktig samarbeidspart ved å utvikle prehabiliteringsforløpet. Ettersom prehabilitering er et samarbeid mellom flere divisjoner, klinikker og samtlige er i en svært presset arbeidssituasjon, ble dette bidraget av stor betydning. Gjennom jevnlige Teamsmøter mellom PREHAB- gruppen og Innomed fikk vi også hjelp til å adressere og strukturere gevinster for prehabilitering på ulike nivå. Det ble utarbeidet en skisse hvor prehabiliteringsforløpet ble visuelt fremstilt. Dette har hatt stor betydning for alle involverte i prehabiliteringsforløpet, undervisning til sengepost, presentasjon til styringsgruppen og presentasjon til andre yrkesgrupper.
Oversikt over gevinster
Pasientforløp for personer med kolorektal kreft
Workshopen som InnoMed arrangerte med fysisk oppmøte var av stor betydning for at alle involvert i prehabilitering. I løpet av workshopen fikk samtlige en felles forståelse og det ble avklart hvem som gjør hva, når. Vi har også fått god hjelp til å tydeliggjøre både mål med prosjektet, utfordringsområder og gevinster.
Det er avslutningsvis avtalt en evaluering av pilot 2 i desember 2025 sammen med aktuelle yrkesgrupper og InnoMed.
Hva har prosessveiledning fra InnoMed betydd?
Å få hjelp fra InnoMed har vært av enorm betydning. Vi var godt i gang med planleggingen av selve forløpet da vi fikk tildelt prosessveiledning fra InnoMed. Det ble dermed diskutert om det likevel var aktuelt, noe vi er glad vi takket ja til. De jevnlige møtene, strukturen og prosesstøtten har gjennom denne perioden vært til god hjelp i utvikling av prehabiliteringsforløpet ved at vi har hatt fokus på hva som fungerer og hva en må jobbe videre med.
Vi opplevde at InnoMed effektiviserte prosessen ved de jevnlige møtene og de oppgavene vi skulle forberede til neste møte.
Resultater og læring
Hva oppnådde prosjektet?
Per nå har vi inkludert 43 pasienter i prehabilitering. Vi har fått svært gode tilbakemeldinger fra pasienter og pårørende på LMS kurs, post operative tilsyn og ved postoperative telefonkonsultasjoner etter utskrivelse. Ansatte på sengepost gir tilbakemelding på at pasientene møter mer forberedt enn tidligere, og er mer aktive i forhold til hva de selv kan bidra med i den postoperative fasen. Vi erfarer at prehabilitering har gitt økt tverrfaglig samarbeid, og dette sikrer at pasient og pårørende får et likt tilbud, uavhengig av hvem de møter i sitt behandlingsforløp.
I løpet av prosjektperioden har tarmkreftskolen blitt endret til LMS1 og LMS2. LMS1 gjennomføres ukentlig og inngår i prehabiliteringsforløpet, og LMS2 er 2-3 måneder etter kirurgi. På begge kursene blir både pasient og pårørende invitert. Gjennom å inkludere LMS1 i prehabiliteringsforløpet, får pasientene informasjon tidlig i behandlingsforløpet, noe som har blitt etterspurt. I tillegg sikrer en at alle får samme tilbud og lik informasjon, ettersom det blir en del av det strukturerte prehabiliteringsprogrammet.
Tidligere var det svært varierende om pasienter fikk tilbud om en samtale med likeperson fra Norilco. I dag er likeperson med på ukentlige LMS1, i tillegg er de mer aktive på sengepost. Dette er noe mange pasienter forteller er svært nyttig, det å få møte noen som selv har gjennomgått behandlingsforløp som mange kan kjenne seg igjen i.
Under individuell samtale med kreftsykepleier på sykehuset får pasienten tilbud om at kreftsykepleier etablerer kontakt med kreftkoordinator i pasientens hjemkommune. Kreftkoordinator vil deretter ta kontakt med pasienten etter hjemkomst for videre oppfølging og støtte i hjemmet.
ERAS brosjyren har blitt revidert og er nå i større grad implementert på sengepost. Brosjyren benyttes også av andre gastrokirurgiske pasienter, og erfaringene viser at pasientene i økende grad tar ansvar for egen postoperativ oppfølging. Gjennom tydelig informasjon om forventet egeninnsats bidrar brosjyren til økt pasientmedvirkning og bedre forståelse av ERAS-prinsippene. Vi ser at pasientene etterspør næringstiltak (næringsdrikk), mobilisering etc, dermed ansvarliggjør og involveres pasientene i større grad enn tidligere. Vi opplever også at dette letter arbeidstyngden på sengepost der arbeidspresset er stort og arbeidsoppgavene mange.
For organisasjonen
Vi har en forventning om at prehabilitering vil kunne bidra til økt tilfredshet blant både pasienter og pårørende, gjennom en mer helhetlig og koordinert ivaretagelse i behandlingsforløpet. Det er også nærliggende å anta at prehabilitering kan føre til redusert liggetid på sykehus og færre postoperative komplikasjoner, både i antall og alvorlighetsgrad. Erfaringer fra AHUS støtter denne antakelsen, da de har rapportert positive resultater etter innføring av prehabilitering. Erfaringer fra AHUS viser også at innføring av prehabilitering har bidratt til redusert behov for reoperasjoner og kortere opphold på intensivavdeling. Ved å implementere prehabilitering sikres i større grad lik behandling og oppfølging for pasientene, uavhengig av hvilket personell som er på jobb eller hvilket arbeidspress avdelingen står i den aktuelle dagen. Dette bidrar til økt forutsigbarhet og kvalitet i pasientforløpet.
Helsevesenet står overfor økende kapasitetsutfordringer, og det er behov for å tenke nytt rundt hvordan innsatsen organiseres. Ved å sette inn tiltak tidligere i forløpet, som prehabilitering, kan man bidra til å avlaste sykehusene og samtidig styrke pasientenes forutsetninger for å mestre behandlingen og restituere seg raskere.
Ved å ansvarliggjøre pasientene og å styrke deres helsekompetanse, ser vi et potensial for at ressurser kan frigjøres både blant helsepersonell på sengepost. Når pasientene forstår hva som forventes av dem og får verktøy til å delta aktivt i egen behandling, styrkes både mestring og effektivitet i forløpet. Tidligere har det vært utfordrende å sikre at pasienter henvises til tarmkreftskolen og får kontakt med kommunal kreftkoordinator. Når pasienten inkluderes i prehabiliteringsprogrammet, blir dette en naturlig og strukturert del av forløpet. Det bidrar til mer likeverdig og forutsigbar oppfølging – også for pårørende – uavhengig av personell og arbeidspress
Det er nærliggende å anta at prehabilitering kan overføres til andre behandlingsforløp. En bredere implementering kan gi ytterligere gevinster for helsevesenet, både i form av bedre pasientforløp og reduserte kostnader. Ved å styrke pasientens rolle og sette inn tiltak tidligere, kan man oppnå bedre ressursutnyttelse og bidra til å møte de økende kapasitetsutfordringene i helsetjenesten.
Vi har med oss forskningssykepleier som vil samle inn og analysere data, fra hvordan det oppleves å delta i et prehabiliteringsforløp og hvordan pasientinformasjonen som utarbeides tas imot og oppleves. Det blir også gjennomført fokusgruppeintervju av alle involverte ansatte i prehabilitering. Dette for å få et solid kunnskapsgrunnlag for å videreutvikle prehabiliteringstilbudet og sikre at tiltakene faktisk gir ønsket effekt hos pasientene og de pårørende.
Hva har vært viktige læringspunkter?
En særlig nyttig gevinst i prosjektet var den fysiske workshopen med InnoMed. At alle involverte aktører møttes, fikk visualisert pasientforløpet og sammen identifiserte hvem som gjør hva og når, ga stor verdi. Dette bidro til felles forståelse, bedre samhandling og tydeligere ansvarsfordeling. I etterkant ser vi at det kunne vært enda mer hensiktsmessig å gjennomføre denne typen workshop tidligere i prosessen. Selv om fysisk oppmøte ga en ekstra dimensjon, erfarte vi at prosess-støtten også lot seg gjennomføre effektivt via Teams. Samarbeidet med InnoMed var preget av høy fleksibilitet og tilgjengelighet, noe som var avgjørende for å få til møter med mange yrkesgrupper i en travel arbeidshverdag.
Prosesstøtten fra InnoMed har vært av stor betydning for prosjektet. Vi hadde begrenset erfaring med å starte opp lignende initiativ, og veiledningen vi fikk bidro til å tydeliggjøre rammer og struktur i planleggingsfasen. InnoMed sine innspill gjorde møtene våre mer målrettede og effektive, og ga oss et godt fundament for videre arbeid.
Veien videre
Vi ser frem til å videreutvikle prehabiliteringstilbudet ved SUS. Det er et økende behov for systemer som sikrer helhetlige og koordinerte pasientforløp – både for pasienter som får kreft og for deres pårørende. Prehabilitering har vist seg å være et viktig verktøy for å møte dette behovet.
Prosjektet videreføres i første omgang med ett år til, med mål om gradvis overgang til ordinær drift. Vi planlegger også å utvide tilbudet til andre pasientgrupper der prehabilitering kan være relevant. Erfaringene fra pilotperioden vil danne grunnlag for justeringer og forbedringer underveis.
I desember gjennomføres en evaluering i samarbeid med InnoMed. Denne vil omfatte både personalgruppen og pasienter/pårørende som har deltatt i prehabilitering. Vi vil også vurdere inklusjonskriteriene for å sikre at rett pasientgruppe får tilbudet.
Videre vurderer vi muligheten for å:
- utvikle digitale løsninger som kan støtte pasientene i forløpet
- tilby informasjon og støtte på flere språk
- og sikre at prehabiliteringstilbudet er tilgjengelig og tilpasset ulike behov.
Målet er å etablere et bærekraftig og likeverdig tilbud som styrker pasientens rolle, forbedrer behandlingsresultater og bidrar til bedre ressursutnyttelse i helsetjenesten.
Kontaktperson: Prosjektleder, Børge Løge: borge.loge@sus.no