Nye prosjekter får støtte fra InnoMed!
1. DigiDOT – Digitalisering av den offentlige tannhelsetjenesten, Nasjonalt samarbeid mellom fylkeskommunene i Den offentlige tannhelsetjenesten
DigiDOT er et nasjonalt samarbeidsprosjekt der alle fylkeskommunene går sammen om å modernisere den offentlige tannhelsetjenesten gjennom felles digitale løsninger, med særlig vekt på digital samhandling med andre deler av helsevesenet. Prosjektet er finansiert av fylkeskommunene, og har i tillegg mottatt støtte fra Helseteknologiordningen de siste tre årene.
DigiDOT skal etablere en felles elektronisk pasientjournal (EPJ) for hele den offentlige tannhelsetjenesten, med felles standarder og informasjonsmodell. Det betyr at relevante tannhelseopplysninger følger pasienten mellom behandlere og på tvers av fylkesgrenser. Prosjektet legger til rette for at munnhelse ses i sammenheng med generell helse, gjennom bedre informasjonsdeling og samhandling på tvers av tjenester. Det gir tryggere og mer helhetlige pasientforløp – for både pasienter og behandlere.
Novari IKS – fylkeskommunenes felles IT-forvalter – etablerer tannhelse som nytt tjenesteområde som følge av DigiDOT. Dette sikrer varig forvaltning av løsningene og representasjon av tannhelsetjenestens interesser i relevante nasjonale og internasjonale forum. DigiDOT bidrar til at tannhelsetjenesten får en tydeligere plass og stemme i den nasjonale digitaliseringen av helse-Norge.
Prosjektet forventes å gi betydelige gevinster – særlig i form av frigjort tid for klinikere og administrasjon, men også bedre kvalitet og kostnadseffektiv drift. Økt digital samhandling legger også til rette for gevinster i andre deler av helse- og omsorgssektoren.
DigiDOT arbeider systematisk med gevinstrealisering, endringsledelse og implementering. Prosjektet har fått innvilget prosessveiledning fra InnoMed for å sikre at gevinstene faktisk tas ut i hvert fylke.
Kontaktperson: Siri Espedal Vold, siri.vold@novari.no
2. Felles/dialogbasert inntak psykisk helse barn og unge, Rælingen kommune
Prosjekt mellom BUP og kommuner har sitt utspring i ledersamarbeidsforum (LSF) for psykisk helse barn/unge mellom AHUS BUP Nedre Romerike og 5 tilhørende kommuner på Nedre Romerike (Lillestrøm, Lørenskog, Aurskog-Høland, Rælingen og Enebakk). Både BUP og psykisk helse for barn/unge i kommunene opplever flere henvendelser og henvisninger. En del av henvisningene er tydelig innenfor BUP eller kommunens ansvarsområde og avklares av aktuelt inntak. Eksempler her kan være alvorlige spiseforstyrrelser, mistanke om psykose som klart skal til BUP, eller lettere angst og depresjonssymptomer som skal håndteres kommunalt. Andre henvisninger er mer uklare og det oppleves at en del av sakene kommer til feil sted eller kommer til BUP uten at nødvendige tiltak er forsøkt i kommunen. Både BUP og kommunene opplever at kapasiteten i spesialisthelsetjenesten brukes i for høy grad til avklaringer av saker som burde løses i kommunen og at det bidrar til redusert kapasitet til å samhandle om å gi god hjelp til barn og unge med alvorlige psykiske lidelser.
Det er derfor ønskelig å utforme et prosjekt som kan gi svar på om mer samhandling om inntak kan bidra til raskere hjelp på rett nivå for henviste barn og om samhandling kan gi en mer effektiv flyt og lavere grad av dobbeltarbeid for tjenestene og venting for barn/unge/familier. Det er et uttalt mål at antall feilhenviste saker skal reduseres, noe som kan måles feks gjennom reduksjon av antall avviste saker fra BUP. Det er bestemt at man skal starte med gruppen med "urolige barn og unge" som er en økende gruppe henvisninger og som i stor grad er i gråsonen mellom spesialisthelsetjenesten og kommunale tjenester. Etter pilotering og evaluering er hensikten å ha funnet modeller for samhandling som fungerer etter hensikten, lar seg bredde ut ttil flere sakstyper dersom det er hensiktsmessig, kan tilpasses til kommuner av ulik størrelse og med ulikt lokalt tjenestetilbud, og som egner seg til å implementeres videre i øvrige kommune innenfor opptaksområdet og spres videre.
Støtten fra InnoMed er tenkt brukt til støtte i utforming av piloter av samhandling mellom BUP og henholdsvis Lillestrøm og Rælingen, utforming av system for evaluering og kommunikasjonsplan. Det er nedsatt lokale arbeidsgrupper i Lillestrøm og Rælingen emd deltakelse fra BUP, en arbeidsgruppe med deltakere fra BUP, Lillestrøm og Rælingen er i gang, og LSF er styringsgruppe for prosjektet. Prosjektet har fått samhandlingsmidler fra helsefellesskapet mellom Ahus og kommunene for 2026 med mulig forlengelse for 2027.
Kontaktperson: Brynhild Belsom, brynhild.belsom@ralingen.kommune.no
3. Vitality - Integrerte helsetjenester, Sykehuset i Vestfold
Prosjektet har etablert tverrfaglige integrerte helsetjeneste team på tvers av alle kommuner og Sykehuset i Vestfold. Teamene møtes en gang i uken i tverrfaglig møte ute i kommunene. I møtene diskuteres pasienter som er blitt kartlagt i pasientforløpet forsterket utskrivning og i kommunens forebyggende tjenestetilbud for eldre. I Larvik og Holmestrand heter dette tilbudet Helsestasjon for eldre.
Pasientene kartlegges i eget hjem. Kartleggingen inneholder 6 funksjonsområder, ADL funksjon og legemiddelsamtstemming. De 6 kartleggingsområdene er inspirert av WHO sitt ICOPE arbeid. Viktig innhold i vårt møte med pasientene er «Hva er viktig for deg?», som danner grunnlaget for en egenmestringsplan basert på en gjennomgang av pasientens ressurser og risikoområder. Pasientene møtes på deres egen arena og tar selv del i utformingen av tiltakene basert på motiverende intervjuteknikk.
Sentralt i tilbudet er en telefonkonferanse mellom sykehuslegen og fastlegen til pasienten. Her gjennomgås kartleggingen og det gjennomføres en legemiddelgjennomgang. Det defineres felles behandlingsmål, eventuelle begrensninger og en oppfølgingsansvarlig.
Kontaktperson: Marte Wang-Hansen, marte.wang-hansen@siv.no
4. Distriktsmedisinsk senter (DMS) Kristiansund, Helse Møre og Romsdal, Kristiansund kommune og Nordmøre Regionråd (NIPR)
DMS Kristiansund er et samarbeidsprosjekt mellom kommunene på Nordmøre og Helse Møre og Romsdal HF, med mål om å utvikle et framtidsrettet distriktsmedisinsk senter som styrker samhandling, pasientforløp og bærekraftig ressursbruk i helsetjenesten. DMS skal samle spesialisthelsetjenester, kommunale tjenester og tverrsektorielle tilbud under ett tak, og fungere som en koblingsarena mellom kommune- og spesialisthelsetjenesten – komplementært til Sykehuset Nordmøre og Romsdal (SNR) Hjelset.
Prosjektet utvikler og tester nye arbeidsformer gjennom blant annet pasientsentrerte helseteam (PSHT), digitale konsultasjoner og desentraliserte tjenester som bringer kompetanse tettere på pasienten. Målet er å bidra til bedre kvalitet, økt tilgjengelighet og mer helhetlige tjenester, samtidig som unødvendige innleggelser forebygges og lokal oppfølging styrkes.
DMS Kristiansund skal også være en arena for innovasjon, forskning og utvikling, med ambisjon om å utvikle modeller for samhandling og tjenesteutvikling som kan ha overføringsverdi til andre regioner og helsefellesskap i Norge.
Prosjektet er nå i en utredningsfase sammen med Kristiansund kommune om kommunale funksjoner i bygget.
Kontaktperson: Gudrun Johannessen Karlsen, Gudrun.Johannessen.Karlsen@helse-mr.no
5. Tidlig avklaring av pasienter med mulig behov for behandling som haster på Jæren, Hå kommune
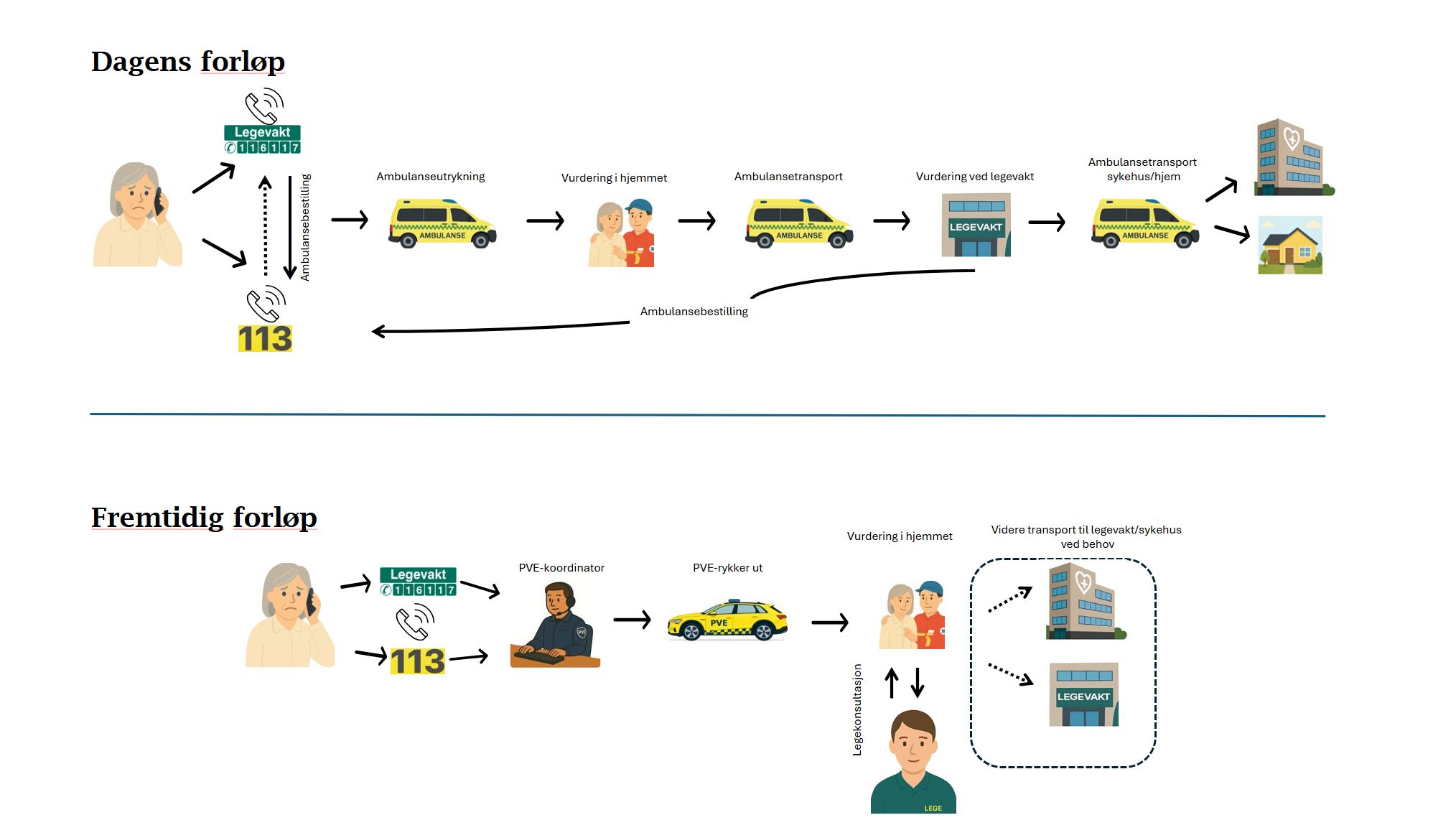
Dette prosjektet er et samarbeid mellom Legevaktene på Jæren og prehospital klinikk på SUS, støttet av rekrutterings- og samhandlingstilskudd fra august 2025 til mars 2027. Målet er å sikre at pasienter får riktig behandling til rett tid når det haster, men ikke er akutt.
Fokusgruppen er eldre og skrøpelige pasienter. Prosjektet ønsker å forbedre samhandlingen og utnytte eksisterende ressurser bedre for tidlig behandlingsavklaring (BA). Dette skal bidra til å unngå unødvendige forflytninger mellom ulike behandlingsnivå, og sikre at den rette behandlingen settes inn der pasienten er – hjemme eller i institusjon.
BA er viktig i flere ledd som hjemmesykepleie, ambulanse og legevakt, særlig for å kunne starte behandling tidlig og forhindre sykehusinnleggelse. Spesielt avklaring av HLR-ønsker er avgjørende.
Prosjektet ønsker også å utvikle gode rutiner for utrykning på «gule» oppdrag gjennom legebiler med avansert utstyr, noe som muliggjør behandling på stedet. Samtidig planlegges økt samarbeid gjennom videokonsultasjoner mellom ambulanse, hjemmesykepleie, sykehjem og lege. Dette forventes å frigjøre ressurser, redusere unødvendige innleggelser og gi bedre pasientforløp.
Kontaktperson: Gerd Signy Solberg Omland, gsso@ha.kommune.no
6. En omsorgsmodell for en bærekraftig svangerskaps-, fødsels- og barselomsorg i Helse Fonna regionen, Tysvær kommune og Helse Fonna
Prosjektet ønsker å møte brukernes ønsker om innhold og kvalitet innen svangerskaps, fødsel- og barselhelsetjenester, sikre kunnskapsbaserte helsetjenester av god kvalitet, samtidig som overordnede intensjoner og lovverk for tjenestene innfris. I tillegg ønsker prosjektet å møte helsepersonell, spesielt jordmødres ønsker og behov knyttet til en bærekraftig arbeidssituasjon. Det er ønskelig å se på alternative løsninger knyttet til hvordan helsetjenester innen svangerskap, fødsel og barsel- for å kunne få en bedre kompetanse og ressursutnyttelse i Helse Fonna regionen, samt en bærekraftig modell og løsning for fremtiden. Målsetningene for prosjektet vil være å utvikle en omsorgsmodell for en bærekraftig og helhetlig svangerskaps, fødsel- og barsel helsetjeneste, i samsvar med kvalitet og brukernes ønsker og behov.
Kontaktperson: Monica Helgeland Tverrfjell, monica.helgeland.tverrfjell@helse-fonna.no
7. Pasientsentrert Helsetjeneste (PSHT) Møre og Romsdal, Helse Møre og Romsdal
Pasientsentrerte helsetjenesteteam (PSHT) Møre og Romsdal, er et toårig prosjekt i fylket, som avsluttes i april 2027. Prosjektet har fått Rekrutterings- og samhandlingsmidler fra Helsefellesskapet Møre og Romsdal.
Det var i utgangspunktet fire delprosjekter. To delprosjekter er nå slått sammen og ett er avsluttet. PSHT Møre og Romsdal skal utvikle og implementere modell for PSHT i fylket. Vi har som mål å overlevere modellen til linjen ved prosjektslutt, slik at dette arbeidet fortsetter i daglig drift.
Målgruppen er sårbare og skrøpelige eldre over 65 år, med CFS-skår 4-7, som trenger støtte til overgangen mellom tjenestenivå.
PSHT skal redusere innleggelser og re-innleggelser, når pasienter ikke trenger behandling i spesialisthelsetjenesten. Det er fokus på å styrke samhandling for målgruppen, mellom kommuner og sykehus i fylket. Vi er også pådrivere for personell-besparende digital omstilling, gjennom bruk av JodaPro hodekamera.
Kontaktperson: Randi Torgersen, Randi.Torgersen@helse-mr.no
8. TAKT - Integrerte tenester for barn og unge i Nordfjord, Helse Førde
TAKT – Integrerte tenester i Nordfjord, er ein samhandlings- og implementeringsrigg for forebygging på systemnivå. Det er utvikla i samarbeid mellom Nordfjord BUP og kommunane i Nordfjord. Prosjektet involverer både oppvekst- og helsesektoren på kommunalt nivå, samt spesialisthelsetenesta, og prøver å svare på eit dokumentert gap mellom nasjonale ambisjonar om tverrfagleg, forebyggande arbeid og ein kvardag der tenestene ofte jobbar parallelt og fragmentert.
Prosjektet spring ut frå ein tydeleg auke i henvisingar, diagnostisering og bruk av spesialisthelsetenester, og frå ei erkjenning av at det ikkje er nok å setje inn tidleg innsats berre mot enkeltbarn – vi må òg sjå på om system og rammer i kvardagen skaper unødige belastningar. Kjernen i modellen er å hjelpe eksisterande tenester å flytte tyngdepunktet frå brannsløkking og symptombehandling til systematisk førebygging tett på kvardagsarenaene til barn og unge. Dette skjer gjennom ein ny rigg der BUP arbeider nærare saman med dei lokale tenestene, og gjennom faste møteplassar der ein løftar blikket frå enkeltsaker på individnivå til gjentakande mønster og strukturelle utfordringar i systemet.
TAKT er ein av dei utvalde pilotane i Prosjekt X. Skuleåret 2026–2027 blir modellen pilotert i Stryn kommune. Målet er betre psykisk helse, færre barn med behov for omfattande spesialisttenester og meir treffsikre, heilskaplege tenester på tvers av nivå og sektorar.
Kontaktperson: Ane Bergset Mandal, ane.bergset.mandal@helse-forde.no
9. Innsatsteam i heimesjukepleia som alternativ til institusjonsopphald for utskrivingsklare pasientar, Øygarden kommune
Øygarden kommune utviklar ein ny modell for å styrka oppfølginga av pasientar med samansette behov – der hjelpa blir gitt der pasienten er, i eigen heim. Bakgrunnen er eit aukande press på både sjukehus og kommunale institusjonsplassar, kombinert med behov for meir berekraftige og samanhengande pasientforløp.
Prosjektet skal etablera eit kommunalt innsatsteam i heimetenesta som kan gi tidsavgrensa og forsterka oppfølging i kritiske fasar. Innsatsteamet skal nyttast ved utskriving frå sjukehus, som alternativ til eller for å forkorte institusjonsopphald, og ved forverring hos heimebuande pasientar – med mål om å førebyggje innlegging.
Tiltaket byggjer på tett samarbeid mellom kommunen og spesialisthelsetenesta, med felles utvikling av pasientforløp, tydelege kriterium for utveljing og avklarte roller. Innsatsen er fleksibel og målretta, og skal supplera ordinære tenester utan å vera eit eige permanent nivå.
Gjennom pilotering av modellen ønskjer kommunen å dokumentera effektar som færre liggedøgn, redusert behov for institusjonsplassar og tryggare overgangar for pasientane. Prosjektet er del av omstillingsprogrammet Øygarden pluss og skal bidra til meir effektiv bruk av ressursar og betre kvalitet i tenestene.
Kontaktperson: Elin Helland-Jooste, elin.helland-jooste@oygarden.kommune.no

På denne siden finner du mer informasjon om hvert av prosjektene.